Alimentazione dell’anziano nelle strutture socio-assistenziali
Tra le competenze del servizio di Igiene Alimenti e Nutrizione è prevista la verifica e il controllo sulle tabelle dietetiche della ristorazione collettiva, inclusi ospedali, case di cura e case di riposo.
E’ noto, infatti, che la malnutrizione dell’anziano, conseguente a uno squilibrio tra i fabbisogni, gli introiti e l’utilizzo dei nutrienti, costituisce un problema diffuso anche se poco conosciuto e sottovalutato, spesso già presente al momento dell’ingresso del soggetto in struttura, e associato a costi sanitari elevati, sia diretti (inerenti la patologia), sia indiretti (riguardanti la qualità della vita, gli aspetti di fragilità e vulnerabilità nei confronti delle malattie e di quelli socio-psicologici).
Tale condizione raggiunge per l’anziano istituzionalizzato percentuali del 30% per la forma in difetto, soprattutto la malnutrizione proteico – energetica, e del 20-35% per il sovrappeso e l’obesità. Ne consegue che la ristorazione nelle strutture socio assistenziali costituisce un’occasione irrinunciabile per garantire apporti nutrizionali corretti e adeguati ai reali fabbisogni degli anziani nel rispetto delle abitudini alimentari al fine di prevenire e contrastare la vulnerabilità dell’anziano e le sue complicanze, in termini di mortalità, morbilità, autonomia funzionale e insuccesso delle terapie.
Valutazione dei menù
Nell’ambito di tali azioni, la valutazione dei menù da parte del SIAN ha la finalità di assicurare il raggiungimento di standard nutrizionali coerenti con i documenti d’indirizzo regionali (Linee di indirizzo regionali per la ristorazione dell'anziano in struttura residenziale) e nazionali (Livelli di Assunzione di Riferimento di Nutrienti ed energia per la popolazione italiana 2014, CREA 2018, Linee di indirizzo Nazionale per la ristorazione ospedaliera e assistenziale 2011, Linee di indirizzo Nazionale per la ristorazione ospedaliera, assistenziale e scolastica 2021) e di garantire un’omogeneità di comportamento nelle diverse strutture residenziali.
Punti cruciali sono rappresentati dalla modalità di distribuzione del pasto, dalla definizione dei criteri specifici per l’elaborazione dei menu, dalla specifica formazione delle figure professionali coinvolte, dalla maggiore consapevolezza del ruolo dell’alimentazione nella promozione della salute e nei percorsi assistenziali e di cura.
Come richiedere la valutazione del menù
Il Servizio Igiene Alimenti e Nutrizione dell’Azienda USL di Bologna valuta i menù proposti dalle strutture socio-assistenziali e svolge indagini sulla qualità nutrizionale dei pasti forniti mediante sopralluoghi nelle strutture.
Per chiedere la valutazione dei menù la struttura deve inviare la documentazione all’indirizzo dsp.igiene.alimenti@pec.ausl.bologna.it
I menù dovranno pervenire forniti di:
- tabelle dei pranzi e delle cene di almeno 4 settimane per almeno 2 stagioni (primavera-estate e autunno-inverno),
- composizione della colazione e dello/degli spuntini,
- ricettario con ingredienti e grammature,
- piatti fissi alternativi al piatto del giorno,
- elenco delle diete presenti nel dietetico di base.
Il Servizio fornirà una risposta alla richiesta di valutazione entro 30 giorni dall’invio.
Come elaborare un menù
Criteri per l'elaborazione dei pranzi e delle cene
|
Tipo alimento |
Frequenza di consumo settimanale |
|
Primo piatto asciutto condito con sughi semplici (es. verdure, legumi, ricotta, al pomodoro, in bianco, al pesto, stracciatella, ecc.) |
Da preferire |
|
Primo piatto condito con condimenti elaborati (es. ragù, pesce, besciamella, prosciutto, pasta ripiena, passatelli, zuppa imperiale, ecc.) |
2-5 volte a sett. |
|
Riso o altri cereali (orzo, farro, polenta, ecc.) |
Almeno 1 volta a sett. |
|
Passati, zuppe, brodi (menù estivo e invernale), soprattutto a cena |
7-8 volte a sett. |
|
Pesce conservato al naturale (escluso dalla frequenza del pesce fresco) N.B.: come secondo piatto |
0-1 volta a sett. |
|
Pesce fresco o surgelato (incluso condimento del primo) N.B.: Di cui come secondo piatto almeno 1 volta |
2-4 volte a sett. |
|
Salumi e insaccati come secondo piatto (es. affettati, salsiccia, wurstel, cotechino, zampone) |
0-2 volte a sett. |
|
Carne (bianca e rossa, alternate) come secondo piatto |
3-5 volte a sett. |
|
Uova (es. frittata, uova sode) come secondo piatto |
1-2 volte a sett. |
|
Formaggio come secondo piatto |
1-2 volte a sett. |
|
Legumi (preferibilmente decorticati) |
Almeno 3 volte a sett. |
|
Secondi piatti freddi (menù invernale) |
0-4 volte a sett. |
|
Verdura cruda come contorno o menù estivo o menù invernale |
o Almeno 3 volte a sett. o Almeno 2 volte a sett. |
|
Patate come contorno |
0-2 volte a sett. |
|
Parmigiano o grana per primo piatto |
Consumo quotidiano |
|
Frutta fresca di stagione cruda o cotta
nei giorni con frutta a pranzo e cena, almeno una deve essere cruda |
Almeno 1 volta al giorno e almeno 10 volte nella settimana |
|
Pane comune / toscano (senza grassi aggiunti, ridotto contenuto di sodio) |
A pranzo e cena |
|
Olio extra vergine d’oliva |
A pranzo e cena |
|
Sale iodato |
A pranzo e cena |
|
Dolce (torte farcite, semifreddo, gelato, budino) n.b non si accettano dolci/frutta sciropp/yogurt sia a pranzo che a cena |
0-2 volte a sett. |
|
Frutta sciroppata o yogurt bianco/alla frutta n.b non si accettano 2 dolci/frutta sciropp/yogurt sia a pranzo che a cena |
0-2 volte a sett. |
Alternative fisse minime ai piatti del giorno
Primi piatti
- un primo in brodo: esempi pastina/semolino/altri cereali in brodo o passato o minestrone
- un primo asciutto in bianco o al pomodoro: esempi riso/pasta /altri cereali
Secondi piatti
- carne: esempi (hamburger, polpette, pollo lesso)
- formaggio morbido
Contorni
- verdura cotta
- verdura cruda
Frutta
- frutta cotta oppure cruda
Colazione
È uno dei pasti principali fornisce il 15-20% delle calorie giornaliere e deve essere rappresentata da:
Bevande a scelta: latte (parzialmente scremato o intero, sostituibile da yogurt naturale o alla frutta) con caffè d’orzo o tè oppure succhi di frutta con contenuto di polpa di frutta pari al 100% frutta e privi di zuccheri aggiunti. Per dolcificare la bevanda è opportuna la scelta tra zucchero, miele o edulcoranti (per diabetici od ospiti in sovrappeso).
- Aggiunta di biscotti, pane o fette biscottate con miele, marmellata, cereali o ciambella. Valide alternative sono: ricotta con pane e succo di frutta // bevanda tipo the od orzo con toast.
A completamento della colazione può essere aggiunta frutta fresca di stagione.
Scelta minima per la colazione: latte, tè e orzo + biscotti e fette biscottate con marmellata.
Spuntini
La giornata alimentare dell’anziano in struttura deve prevedere 3 pasti principali (colazione, pranzo e cena) e 1-2 spuntini (mattina e pomeriggio), quest’ultimi costituiti prevalentemente da bevande che servono a completare l’apporto idrico complessivo. Pertanto le bevande devono sempre essere presenti, siano esse calde o fresche : infusi, tisane, succo di frutta, spremuta di frutta.
In aggiunta può essere offerto latte, yogurt, frutta fresca intera o in macedonia, o mousse di frutta.
In alternativa 1-2 volte a settimana la merenda pomeridiana oltre a prevedere una bevanda può essere integrata con: pane e marmellata o miele, prodotti da forno dolci (ciambella, torta margherita,biscotti ecc.) o salati (cracker, grissini, ecc.).
Le quantità devono essere adattate ad ogni situazione per evitare un eccessivo senso di pienezza con scarsa appetibilità per il pasto successivo.
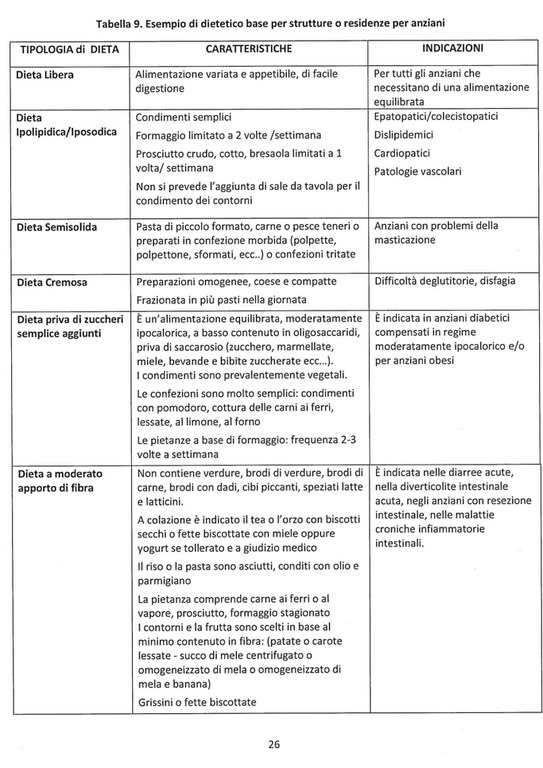
Dietetico di base
Il dietetico di base dovrebbe contenere, oltre alle tabelle dietetiche del vitto comune o dieta libera, le diete standard (di cui forniamo copia qui di seguito, tratta da “Linee di indirizzo regionali per la ristorazione dell’anziano in struttura residenziale”- Contributi 96- pagina 26).
La disfagia nella persona anziana
Le difficoltà di deglutizione nelle persone anziane sono molto frequenti e possono aumentare il rischio di infezioni respiratorie e malnutrizione.
La presenza di alterazione delle performance cognitive e di malattie neurodegenerative (demenze, Parkinson…) rappresentano un ulteriore fattore di rischio di disfagia e malnutrizione per difetto nell’anziano istituzionalizzato e ridotta idratazione.
L’alimentazione dell’anziano con disfagia deve essere adattata in modo da prevenire l’insorgenza di malnutrizione, di disidratazione ed evitare fenomeni infiammatori e l’insorgenza di polmoniti ab ingestis.
Questa avviene quando il cibo o liquidi, per la difficoltà di deglutire correttamente, finiscono nelle vie respiratorie causando uno stato infiammatorio polmonare a volte con sovra infezione.
In base al tipo di compromissione specifica, sarà proposta una dieta idonea. Le consistenze più utilizzate sono quelle semisolida e semiliquida che consentono di ottenere la giusta scorrevolezza, eliminare il lavoro di masticazione e limitare il rischio di soffocamento.
Il disturbo deglutitorio può interessare la masticazione, i movimenti della lingua, il riflesso di deglutizione, la chiusura della glottide, la presenza di residui nel canale orofaringeo. Il termine disfagia include anche l’alterazione di atti comportamentali, sensoriali e motori indotti nella fase preparatoria della deglutizione.
Gli alimenti morbidi, scivolosi, compatti e omogenei, come ad esempio le creme e le puree, sono di norma più facilmente assunti dalla persona disfagica. L’aggiunta di diluenti (es. brodi, latte..), addensanti (derivati di amidi o alghe) e lubrificanti (es. olii, burro, salse) aiutano a fornire la giusta densità alla preparazione.
E’ fondamentale assicurarsi che la persona riesca a soddisfare il proprio fabbisogno calorico-proteico pur con un’alimentazione a consistenza modificata, attraverso il monitoraggio dell’assunzione del cibo e dei liquidi, del peso e di altri indicatori dello stato nutrizionale della persona.
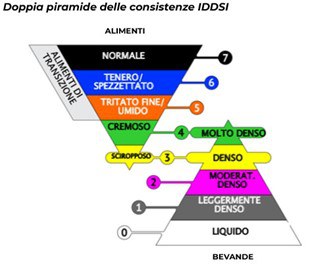
Per approfondire è possibile consultare le Linee guida per la determinazione delle consistenze di alimenti e bevande destinati ai soggetti disfagici sviluppate dalla commissione UNI/CT 003 Agroalimentare.
